Les maladies inflammatoires chroniques de l’intestin (MICI) sont souvent mal comprises, même par ceux qui en souffrent. Entre idées reçues et réalités scientifiques, faisons le point sur ces pathologies qui bouleversent la vie de millions de personnes.
Les MICI, c’est un terme qui regroupe principalement deux maladies : la maladie de Crohn et la rectocolite hémorragique. Ces deux-là, elles ont en commun de provoquer une inflammation chronique du tube digestif. C’est comme si notre intestin était constamment en guerre contre lui-même.
Sommaire
L’inflammation intestinale, le cœur du problème
Vous voyez, dans les MICI, le système immunitaire se met à attaquer les cellules de l’intestin. C’est ce qu’on appelle une maladie auto-immune. Le résultat ? Une inflammation qui peut toucher différentes parties du tube digestif, de la bouche à l’anus pour la maladie de Crohn, ou uniquement le gros intestin (côlon et rectum) pour la rectocolite hémorragique.
Cette inflammation, elle n’est pas anodine. Elle peut causer des lésions, des ulcérations, et même des complications plus graves comme des fistules ou des sténoses. C’est comme si votre intestin était constamment irrité et blessé. Pas étonnant que ça fasse mal !
Si vous voulez comprendre plus en détail ce processus inflammatoire, je vous conseille de jeter un œil à cette page de l’INSERM qui explique très bien les mécanismes en jeu.
Maladies inflammatoires chroniques de l’intestin : les symptômes qui font tiquer
Alors, comment on sait qu’on a une MICI ? Les symptômes, parlons-en ! Ils peuvent varier d’une personne à l’autre, mais voici les plus courants :
- Diarrhée chronique
- Douleurs abdominales
- Perte de poids
- Fatigue
- Présence de sang dans les selles
Et ce n’est pas tout ! Les MICI peuvent aussi causer des problèmes en dehors de l’intestin. On parle d’arthrite, d’ostéoporose, d’anémie…
Une étude de l’Université de Californie à San Francisco cherche actuellement à améliorer les résultats et à réduire les disparités pour les patients atteints de MICI grâce à l’épidémiologie et à une gestion améliorée de la maladie.
D’ailleurs, parlons chiffres un instant. Selon une étude récente, voici la fréquence des symptômes les plus courants chez les patients atteints de MICI :
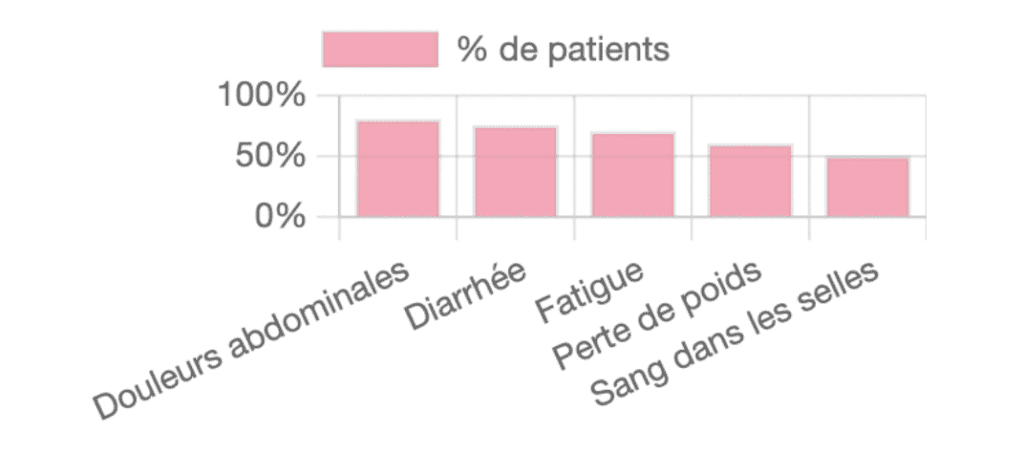
Ces chiffres montrent bien à quel point ces maladies peuvent être invalidantes au quotidien.
Le microbiote intestinal, ce grand incompris
Ah, le microbiote intestinal ! C’est un peu la star des intestins ces derniers temps. Et pour cause ! On commence à comprendre son rôle crucial dans les MICI.
Vous savez, notre intestin est peuplé de milliards de bactéries qui forment un écosystème complexe. Dans les MICI, cet équilibre est perturbé. On parle de dysbiose. C’est comme si la forêt amazonienne de votre intestin était en train de se transformer en désert !
Cette dysbiose, elle joue un rôle clé dans l’inflammation. Elle augmente la perméabilité intestinale, ce qui permet à des substances nocives de passer dans le sang. Résultat ? Le système immunitaire s’affole et attaque à tout-va.
Le diagnostic : un vrai parcours du combattant
Diagnostiquer une MICI, c’est pas une mince affaire. Ça peut prendre du temps, et ça nécessite souvent plusieurs examens. La coloscopie, c’est l’examen star. Ça permet de voir directement l’intérieur de l’intestin et de faire des biopsies.
Mais ce n’est pas tout ! On fait aussi des analyses de sang, des examens d’imagerie comme l’IRM ou le scanner. L’objectif, c’est d’avoir une vision globale de la situation.
Les traitements : entre médecine conventionnelle et approches alternatives
Alors, comment on soigne tout ça ? La médecine conventionnelle propose plusieurs options :
- Les anti-inflammatoires : pour calmer l’inflammation.
- Les immunosuppresseurs : pour freiner le système immunitaire un peu trop zélé.
- Les corticoïdes : efficaces mais avec pas mal d’effets secondaires.
- Les anti-TNF : des traitements plus récents qui ciblent spécifiquement certaines molécules de l’inflammation.
Mais attention, ces traitements ne sont pas sans risques. Ils peuvent affaiblir le système immunitaire et causer d’autres problèmes de santé.
C’est pourquoi de plus en plus de personnes se tournent vers des approches alternatives. Le régime alimentaire, par exemple, joue un rôle crucial. Certains aliments peuvent aggraver l’inflammation, d’autres au contraire la calmer. Les probiotiques sont aussi très étudiés pour leur capacité à rééquilibrer le microbiote.
Le stress oxydatif : l’ennemi caché
On parle beaucoup d’inflammation, mais il y a un autre phénomène important dans les MICI : le stress oxydatif. C’est un déséquilibre entre les molécules oxydantes (les radicaux libres) et les antioxydants dans notre corps.
Ce stress oxydatif, il aggrave l’inflammation et les dommages aux cellules intestinales. C’est pourquoi une alimentation riche en antioxydants peut être bénéfique. Les fruits et légumes colorés, les épices, le thé vert… Autant d’alliés pour lutter contre ce stress oxydatif !
La médecine fonctionnelle : une approche globale
La médecine fonctionnelle, ça vous dit quelque chose ? C’est une approche qui cherche à comprendre les causes profondes de la maladie plutôt que de se contenter de traiter les symptômes.
Dans le cas des MICI, ça peut impliquer de travailler sur plusieurs aspects :
- Rééquilibrer le microbiote
- Réduire le stress oxydatif
- Améliorer la perméabilité intestinale
- Gérer le stress et les émotions (eh oui, ça joue aussi !)
C’est une approche qui demande du temps et de la patience, mais qui peut apporter des résultats durables.
Vivre avec une MICI : entre rémission et poussées
Vivre avec une MICI, c’est un peu comme être sur des montagnes russes. Il y a des périodes de rémission, où tout va bien (ou presque), et des périodes de poussées inflammatoires où les symptômes reviennent en force.
L’objectif des traitements, c’est d’allonger les périodes de rémission et de réduire la fréquence et l’intensité des poussées. Mais il faut être patient et persévérant. Ça ne se fait pas du jour au lendemain !
Et malheureusement, le nombre de cas ne cesse d’augmenter. Tenez, regardez cette évolution du nombre de cas de MICI en France :
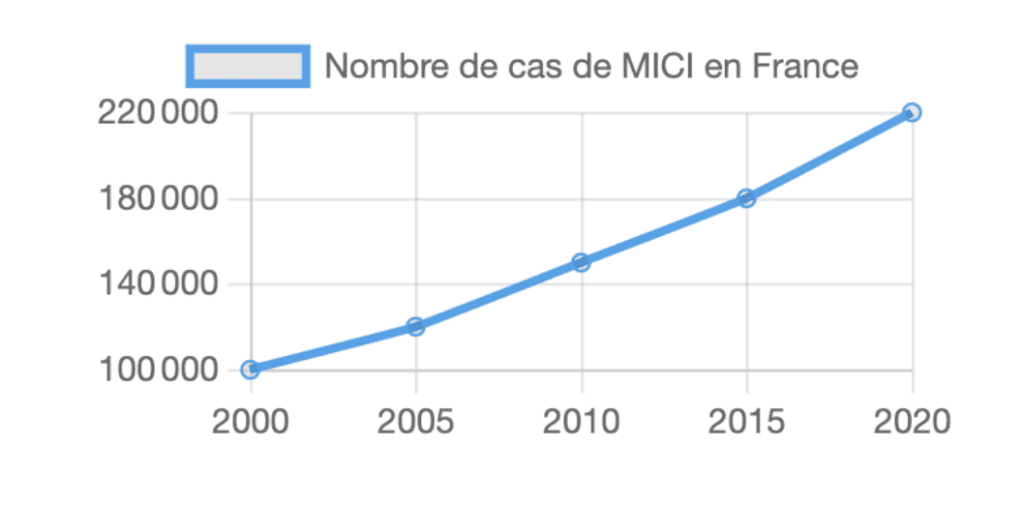
En 2020, on estime qu’il y avait environ 220 000 cas de MICI en France
C’est une augmentation assez impressionnante, qui montre bien l’importance de comprendre et de traiter ces maladies.
En conclusion
Les maladies inflammatoires chroniques de l’intestin sont des maladies complexes qui touchent de plus en plus de personnes. Elles impliquent une inflammation chronique du tube digestif, avec des conséquences qui peuvent être sérieuses sur la qualité de vie. Mais ne désespérez pas ! La recherche avance, et on comprend de mieux en mieux ces maladies.
Il est intéressant de noter que la prévalence des MICI varie considérablement selon les régions du monde. Voici quelques chiffres pour 100 000 habitants :
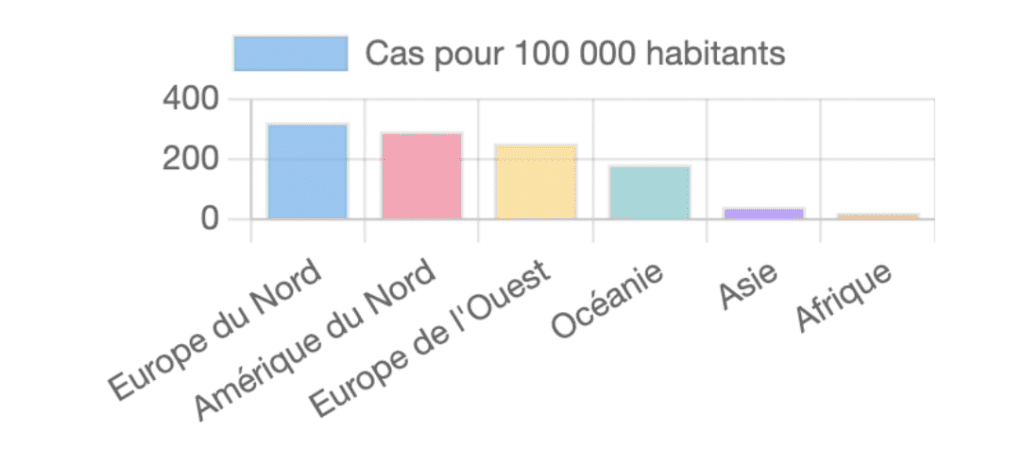
Ces différences géographiques soulèvent de nombreuses questions sur les facteurs environnementaux et le mode de vie qui pourraient influencer le développement des MICI.
Entre les traitements conventionnels et les approches alternatives, il existe de nombreuses options pour améliorer la situation. L’essentiel, c’est d’adopter une approche globale, qui prend en compte tous les aspects de la maladie : l’alimentation, le stress, le microbiote, etc. Et surtout, n’oubliez pas : vous n’êtes pas seul dans cette bataille contre les maladies inflammatoires chroniques de l’intestin !

